Wygląda na to, że jesteś w Stanach Zjednoczonych
Mamy inną witrynę (www.q-bital.com), która lepiej pasuje do Twojej lokalizacji
Nie widzieliśmy jeszcze pełnego wpływu Covid-19 na listy oczekujących i czas, w którym pacjenci będą musieli czekać na planową operację. Choć nie ma wątpliwości, że spowodowało to chwilowe zaległości w niektórych obszarach i dla niektórych specjalności, to nie wiemy, jakie będą skutki w dłuższej perspektywie, bo wciąż pracujemy nad wyjściem z pandemii.
Przydatne może być poszerzenie perspektywy i przyjrzenie się długoterminowym tendencjom i kontekstowi międzynarodowemu, a także polityce przyjętej przez różne kraje w celu zarządzania listami oczekujących.
W wielu krajach czas oczekiwania stanowi od dawna problem, a Raport OECD ukazał się niedawno artykuł na ten temat. Dokonuje przeglądu czasu oczekiwania w 17 krajach OECD, a także wpływu szeregu polityk wdrożonych w celu rozwiązania tego problemu, wykorzystując dane do lat 2018–2019 włącznie. Uczciwe porównanie Jednym z problemów przy porównywaniu wielu krajów jest to, że definicja, sposoby pomiaru, gromadzenia, porządkowania i raportowania danych różnią się w zależności od kraju, co ogranicza porównywalność.
Czas oczekiwania można rejestrować na przykład na podstawie skierowania od lekarza rodzinnego lub po wizycie specjalistycznej. Niektóre systemy opieki zdrowotnej mierzą czas oczekiwania „w warunkach ambulatoryjnych”, inne – czas oczekiwania „w szpitalu”, a jeszcze inne mierzą pełny czas oczekiwania na skierowanie na leczenie, jak ma to miejsce w Danii, Norwegii i Anglii.
Chociaż średni i mediana czasu oczekiwania, czas oczekiwania w określonych percentylach rozkładu – oraz liczba lub odsetek pacjentów oczekujących dłużej niż próg czasu (np. 3, 6 lub 12 miesięcy) – są prawidłowymi sposobami pomiaru czasu oczekiwania razy, mediana jest najczęściej używana do porównań międzynarodowych.
Jednakże rozkład czasu oczekiwania jest na ogół nierówny – niewielki odsetek pacjentów czeka bardzo długo, co oznacza, że średni czas oczekiwania może być znacznie dłuższy niż mediana. Jak wypada porównanie Wielkiej Brytanii? Badanie OECD pokazuje, że czas oczekiwania na planową operację może się znacznie różnić w zależności od kraju, przy czym w niektórych krajach czas oczekiwania jest prawie 10 razy dłuższy niż w innych.
Dane dotyczące czasu oczekiwania są obecnie dostępne jedynie dla 17 krajów OECD i niektórych procedur. Średnio w tych krajach średni czas oczekiwania był krótszy w przypadku mniejszych operacji, takich jak operacje zaćmy (95 dni w 2018 r.), i dłuższy w przypadku poważniejszych operacji, takich jak wymiana stawu biodrowego (110 dni) i endoprotezoplastyka stawu kolanowego (140 dni).
Istnieją jednak ogromne różnice w poszczególnych krajach. Ogółem czas oczekiwania na planową operację w 2018 r. był najniższy w Danii, Holandii, Włoszech i na Węgrzech, a najwyższy w Estonii, Polsce i Chile.
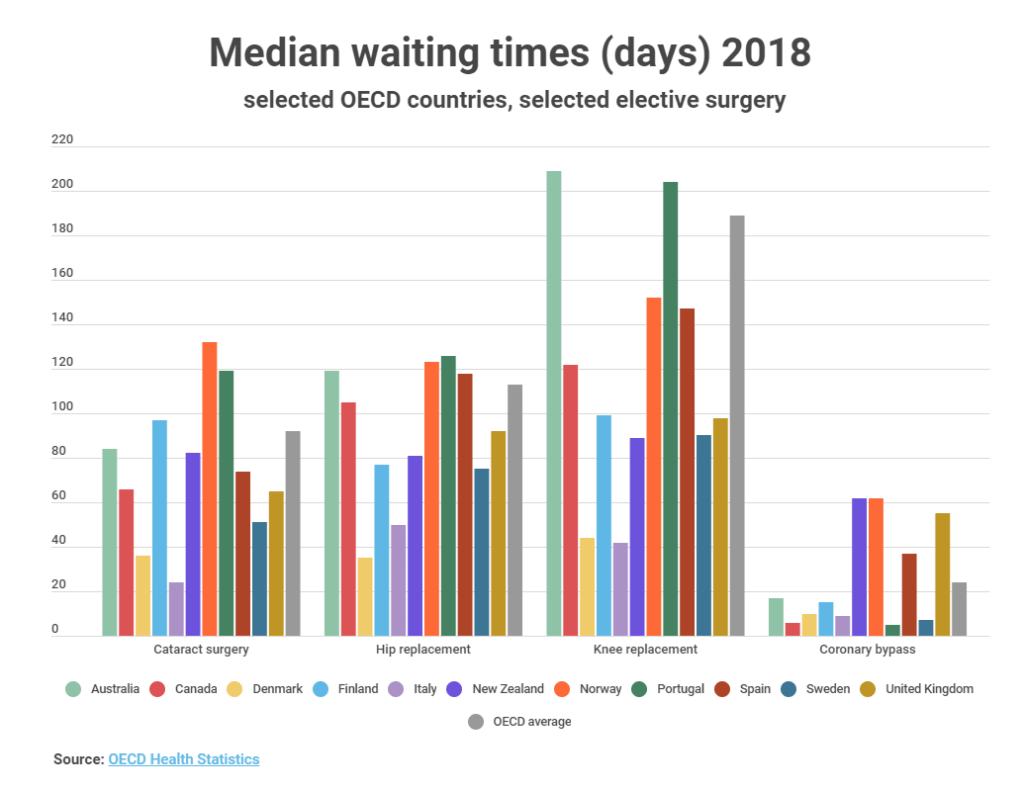
Poniższy wykres przedstawia medianę czasu oczekiwania dla wybranych krajów OECD przy porównywalnych danych dla różnych rodzajów operacji.
Jak pokazuje wykres, średni czas oczekiwania na operację zaćmy w Wielkiej Brytanii był niższy niż średnia OECD, ale wyższy niż w niektórych innych krajach, w tym we Włoszech, Danii i Szwecji w 2018 r. Należy zauważyć, że dwa kraje nieujęte na tym wykresie , Estonii i Polsce, charakteryzowały się znacznie dłuższym czasem oczekiwania, wynoszącym odpowiednio 180 i 250 dni.
Pomimo wydłużenia się z biegiem czasu czasu oczekiwania na planową operację, mediana czasu oczekiwania na endoprotezoplastykę stawu biodrowego i kolanowego w Wielkiej Brytanii była ponownie niższa od średniej OECD i niższa od takich krajów jak Australia, Kanada i Portugalia.
W Australii mediana czasu oczekiwania na endoprotezoplastykę stawu kolanowego była jedną z najwyższych spośród wszystkich krajów OECD i wyniosła 209 dni, czyli ponad 6 miesięcy. Średnia OECD jest wysoka w przypadku tego rodzaju procedury i została podniesiona przez stosunkowo niewiele krajów o bardzo długim czasie oczekiwania (nieprzedstawionych tutaj), takich jak Chile, w którym mediana czasu oczekiwania wynosi 840 dni, i Estonia z 460 dniami.
We wszystkich krajach pacjenci wymagający pilniejszego leczenia zazwyczaj oczekują krócej niż pacjenci, których stan zdrowia prawdopodobnie nie ulegnie pogorszeniu w trakcie oczekiwania. Dlatego średni czas oczekiwania na operację bajpasów wieńcowych jest na ogół krótszy.
 Jak zmieniał się czas oczekiwania na przestrzeni czasu?
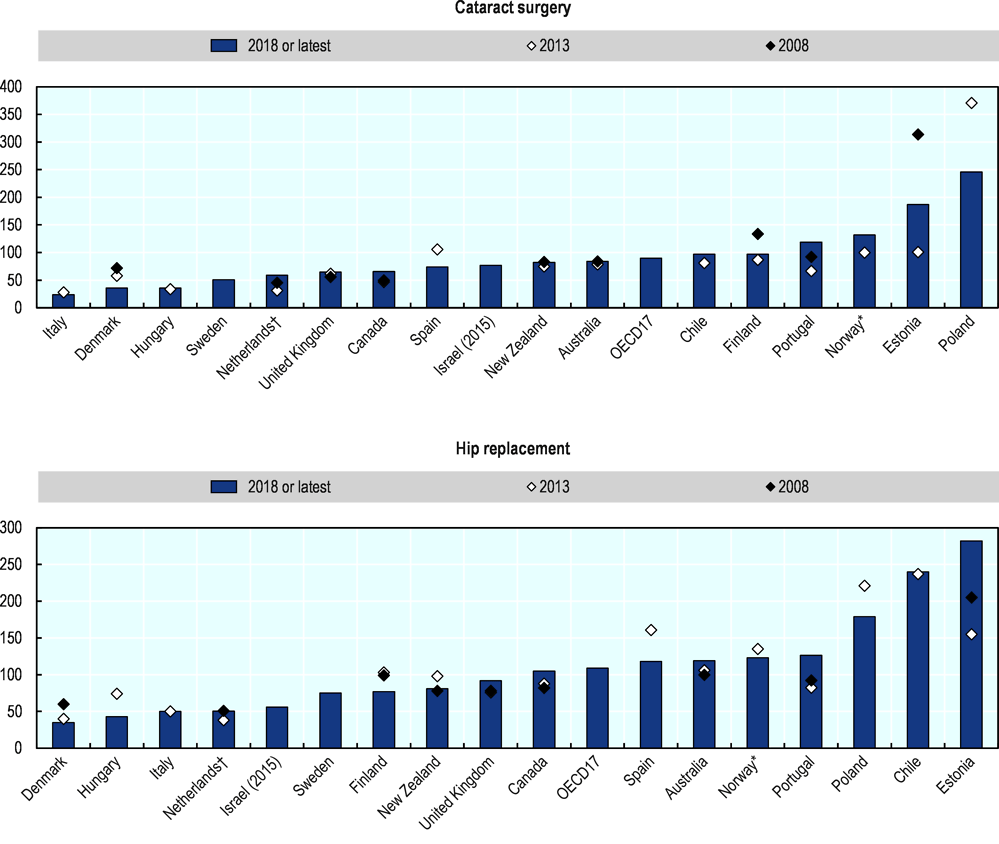
Dane OECD pokazują, że po okresie stabilizacji czas oczekiwania na leczenie planowe (który jest zwykle najdłuższy) zaczął się wydłużać w wielu krajach, jeszcze przed wybuchem epidemii Covid-19.
Jak zmieniał się czas oczekiwania na przestrzeni czasu?
Dane OECD pokazują, że po okresie stabilizacji czas oczekiwania na leczenie planowe (który jest zwykle najdłuższy) zaczął się wydłużać w wielu krajach, jeszcze przed wybuchem epidemii Covid-19.
Jednakże zmiany średniego czasu oczekiwania w krajach takich jak Wielka Brytania i Australia, choć znaczące, z perspektywy międzynarodowej są stosunkowo niewielkie w porównaniu na przykład z Estonią i Portugalią.
Wiele krajów wdrożyło politykę skupiającą się na skróceniu czasu oczekiwania, z różnymi rezultatami. Danii, Anglii i Finlandii udało się skrócić czas oczekiwania na wiele planowych świadczeń zdrowotnych i utrzymać te obniżki przez dłuższy czas, a jak pokazują wykresy, Polsce udało się znacznie skrócić czas oczekiwania w ciągu ostatnich pięciu lat.
Uwaga: † W przypadku Holandii dane stanowią średnią, ponieważ mediana nie jest dostępna. * W przypadku Norwegii czas oczekiwania jest zawyżony ze względu na sposób obliczania czasu oczekiwania.
Źródło: Statystyki OECD dotyczące zdrowia
 Jak w różnych krajach rozwiązuje się kwestię czasu oczekiwania?
Powstawanie list oczekujących jest na ogół wynikiem braku równowagi pomiędzy popytem na usługi zdrowotne i ich podażą. Właściwa polityka, którą należy wdrożyć, będzie różna w każdym kraju i zależy między innymi od systemu opieki zdrowotnej, sytuacji finansowej i politycznej.
Jak w różnych krajach rozwiązuje się kwestię czasu oczekiwania?
Powstawanie list oczekujących jest na ogół wynikiem braku równowagi pomiędzy popytem na usługi zdrowotne i ich podażą. Właściwa polityka, którą należy wdrożyć, będzie różna w każdym kraju i zależy między innymi od systemu opieki zdrowotnej, sytuacji finansowej i politycznej.
W wielu krajach maksymalny czas oczekiwania stanowi cel dla świadczeniodawców, a w niektórych przypadkach stanowi gwarancję dla pacjentów, nie ma jednak uniwersalnego maksymalnego czasu oczekiwania.
Stały i trwały wzrost podaży to najskuteczniejszy sposób na trwałe skrócenie czasu oczekiwania. Jednakże krótkoterminowe interwencje wykorzystujące okazjonalne dodatkowe pakiety finansowania również służą ważnemu celowi. Dzięki szybkiej reakcji na tymczasowy wzrost popytu lub krótkotrwałe zakłócenia w dostawach można zapobiec znacznemu wydłużaniu się list oczekujących i powstawaniu zaległości, a także wydłużaniu czasu oczekiwania na dalszych etapach lub w dłuższym okresie.
Nawet trwałe wzrosty podaży nie są gwarancją sukcesu. W niektórych przypadkach dodatkową podaż można zrekompensować wzrostem popytu poprzez zwiększenie liczby skierowań, testów i procedur. Na przykład w ostatnich latach wydłużył się czas oczekiwania na niektóre planowe operacje w Kanadzie i Australii pomimo dodatkowego finansowania i zwiększonej aktywności.
W przypadku znacznej nadwyżki popytu czasami celem jest również strona popytowa, aby skrócić czas oczekiwania. Narzędzia do ustalania priorytetów klinicznych, które koncentrują się na poprawie wyników zdrowotnych, mogą usprawnić proces skierowań i zarządzanie listami oczekujących.
W raporcie OECD Nowa Zelandia służy jako przykład kraju, który próbował poprawić priorytetyzację pacjentów (ale w połączeniu ze wzrostem podaży). W związku ze skróceniem czasu oczekiwania na planową operację do maksymalnie 4 miesięcy w 2012 r., czas oczekiwania uległ skróceniu dla wielu powszechnych procedur i są znacznie poniżej średnich OECD. Wpływ na dostęp do opieki i wyniki zdrowotne Wiele dowodów wskazuje na fakt, że długi czas oczekiwania może mieć negatywny wpływ zarówno na dostęp do opieki, jak i na wyniki zdrowotne pacjentów. Jest to problem związany z obsługą list oczekujących po stronie popytu poprzez racjonowanie czasu oczekiwania i wdrażanie polityki ustalania priorytetów.
W trakcie oczekiwania na leczenie stan pacjentów może się pogorszyć, szczególnie w przypadku wydłużenia czasu oczekiwania lub zmniejszenia priorytetu pacjenta. Chociaż na przykład konieczność wymiany stawu biodrowego nie zagraża życiu, długotrwałe życie z taką chorobą jest wyniszczające i może znacznie obniżyć jakość życia pacjenta.
Długie czasy oczekiwania mają nie tylko potencjalnie poważne konsekwencje dla pacjentów i są w niektórych krajach źródłem niezaspokojonych potrzeb w zakresie opieki, ale mogą również skutkować nierównościami w dostępie. W idealnym przypadku dostęp do opieki powinien być uzależniony od potrzeb, a nie możliwości finansowych.
Niektórzy pacjenci nieuchronnie będą mieli więcej możliwości niż inni, a na poziomie międzynarodowym istnieją ogromne nierówności w dostępie w zależności od miejsca zamieszkania pacjenta. Np. maksymalny czas oczekiwania na operację zaćmy waha się pomiędzy krajami od jednego miesiąca w Danii do 1,5 roku w Estonii. Nawet w obrębie jednego kraju mogą występować znaczne różnice w dostępie na obszarach wiejskich i metropolitalnych.
Jest również prawdopodobne, że pandemia Covid-19 będzie miała bardzo różny wpływ na systemy opieki zdrowotnej w różnych krajach, ale do analizy tej potrzeba więcej danych. Co można zrobić, aby skrócić czas oczekiwania w Wielkiej Brytanii? Chociaż listy oczekujących w Wielkiej Brytanii nie odbiegają znacząco od większości innych krajów europejskich, faktem jest, że listy oczekujących, a co za tym idzie, czas oczekiwania, znacznie się wydłużyły w ciągu ostatniej dekady. Zaobserwowaliśmy również, że Covid-19 wpływa na czas oczekiwania, a pacjenci oczekujący na planową operację dłużej niż 52 tygodnie stanowią obecnie ponad 8% z łącznej liczby 4,7 mln osób oczekujących na operację.
Aby temu zaradzić, konieczne jest znaczne zwiększenie wydajności – i to szybko. W wielu funduszach NHS brakuje zarówno potencjału fizycznego, jak i personelu, aby zwiększyć poziom aktywności. Jednym ze sposobów szybkiego i skutecznego zwiększenia wydajności jest wykorzystanie elastycznej infrastruktury opieki zdrowotnej, takiej jak mobilne lub modułowe sale operacyjne.
A teatr tymczasowy może obowiązywać przez dłuższy okres, aby pokryć prace związane z rozbudową istniejącego działu, lub na krótszy okres, aby pobudzić aktywność i „błyskawicznie” tworzyć listy oczekujących, które tworzyły się z biegiem czasu. Takie rozwiązanie można skonfigurować jako dedykowaną, samodzielną jednostkę do zabiegów chirurgicznych na dużą skalę, przy minimalnym wpływie na istniejące zasoby szpitala. Vanguard oferuje szeroką gamę elastycznych rozwiązań, które w razie potrzeby mogą być dostarczane przez wykwalifikowany i doświadczony personel.
Inne strategie mają na celu poprawę koordynacji między opieką podstawową i specjalistyczną, co może zapewnić lepszy przepływ pacjentów i cenny wgląd w całą ścieżkę pacjenta i czas oczekiwania na każdym etapie podróży. Elastyczna opieka zdrowotna również może w tym pomóc; na przykład mobilną lub modułową klinikę drobnych urazów można umieścić w sąsiedztwie głównego oddziału ratunkowego szpitala, aby pomóc pacjentom w skierowaniu ich na najodpowiedniejszą drogę.
W tej chwili popyt jest niższy niż poprzednio i istnieje obawa, że po urzeczywistnieniu się zaległości w kierowaniu listami oczekujących nastąpi dalszy gwałtowny wzrost, zatem nadszedł czas na działanie. Ostatecznie skrócenie czasu oczekiwania na dostęp do usług zdrowotnych ma kluczowe znaczenie dla poprawy komfortu pacjentów, co jest kluczowym priorytetem w większości krajów.



Rozwiązania Vanguard dla opieki zdrowotnej
Unit 1144 Regent Court, The Square, Gloucester Business Park, Gloucester, GL3 4AD

Mamy inną witrynę (www.q-bital.com), która lepiej pasuje do Twojej lokalizacji